No âmbito da comemoração do 10º aniversário da abertura da Consulta de Diabetes do HPA Alvor, Ricardo Louro revela que foi "uma década de muito trabalho e crescimento", marcada pela vontade de continuar a inovar e a apostar no bem-estar dos seus doentes.
Notícia do Portugal News (TPN): O que é a diabetes?
Ricardo Louro (RL): A diabetes é atualmente uma grande epidemia não infecciosa, prevendo-se que os números aumentem nas próximas décadas. É uma doença metabólica crónica caracterizada por níveis anormalmente elevados de açúcar (glicose) no sangue. É uma doença multifatorial na sua etiologia e tratamento, mas caracteriza-se por uma produção insuficiente de insulina pelo pâncreas e/ou pela incapacidade do nosso organismo de a utilizar eficazmente. A insulina é uma hormona essencial para a utilização da glicose como fonte de energia e, sem ela, a glicose não passa para as células, aumentando os seus níveis no sangue. Este aumento é responsável pelos sinais e sintomas associados à Diabetes, bem como pelas muitas complicações que lhe estão associadas.
TPN: Quais são as diferenças entre a diabetes tipo 1 e tipo 2?
RL: Penso que a classificação da diabetes é suscetível de mudar nos próximos anos e o desenvolvimento da ciência genética pode ter um grande impacto neste aspeto.
A diabetes tipo 1 é considerada uma doença autoimune em que o sistema imunitário destrói as células do pâncreas responsáveis pela produção de insulina. Surge maioritariamente na infância ou em idades mais jovens e o seu tratamento inclui insulina quase desde o momento do diagnóstico.
A diabetes tipo 2 é mais frequente nos adultos (apesar de estar a aumentar em idades mais jovens) e está normalmente associada a factores de risco como o excesso de peso ou a obesidade, o sedentarismo e a herança genética. Na maioria dos casos, a insulina continua a ser produzida nestes doentes, mas actua de forma ineficiente para as necessidades do organismo. O tratamento deve ser efectuado através da promoção de estilos de vida saudáveis, antidiabéticos orais e/ou injectáveis e/ou insulina.
NPT: Existe alguma forma de prevenir qualquer um dos tipos de diabetes? Se sim, como?
RL: A Diabetes tipo 1, como descrito na questão anterior, apesar de ter na sua origem factores genéticos e auto-imunes, não pode ser prevenida, mas o seu aparecimento pode ser retardado, nomeadamente com as novas terapêuticas que surgiram recentemente.
A Diabetes tipo 2 pode muitas vezes ser prevenida ou o seu aparecimento retardado através de aspectos comportamentais: promoção de estilos de vida saudáveis, manutenção de um peso adequado, prática regular de exercício físico, alimentação equilibrada e controlo de outros factores que lhe estão frequentemente associados, como a hipertensão arterial (aumento da pressão arterial) e a dislipidemia (aumento do colesterol, LDL e triglicéridos). A prevenção é, pois, um dos pilares da intervenção efectuada junto dos doentes.
TPN: Como é que se faz o diagnóstico da diabetes?
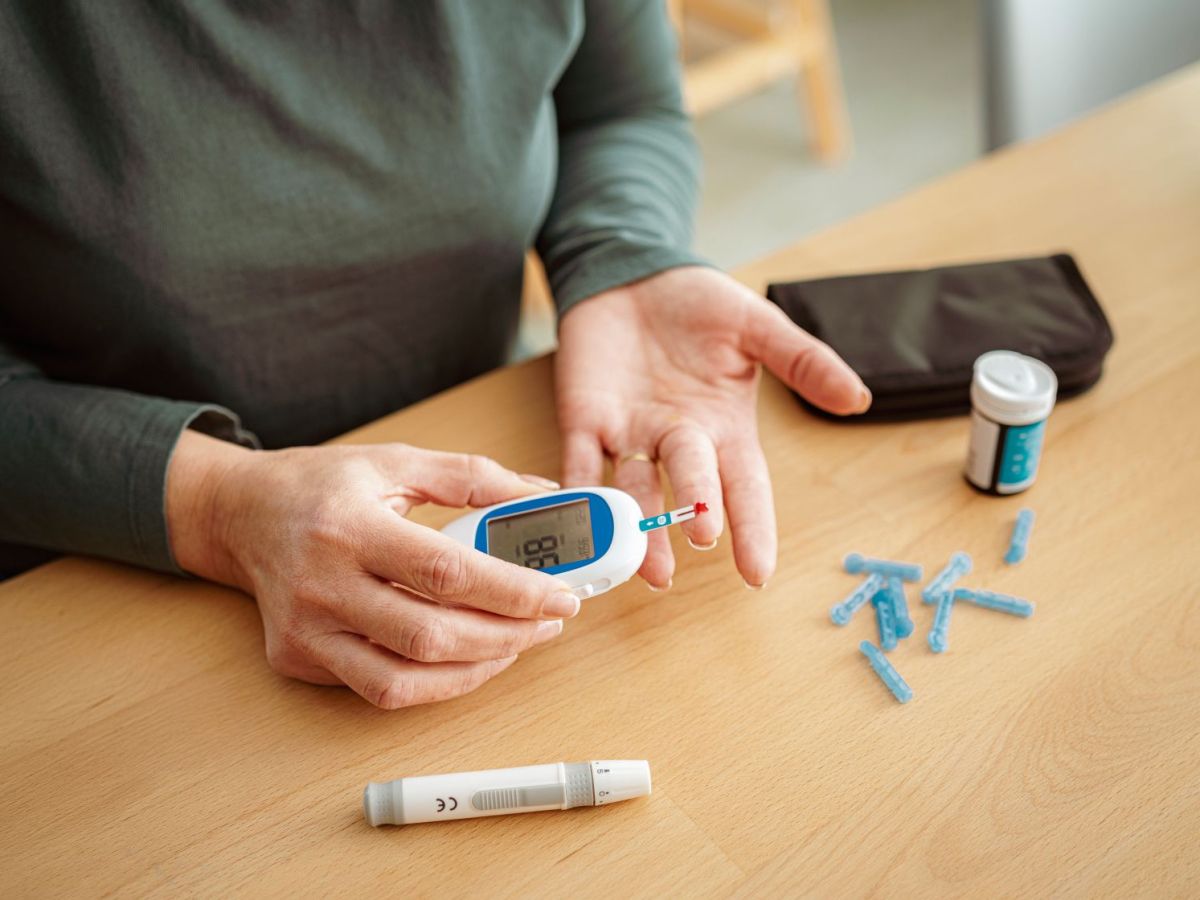
RL: O diagnóstico da diabetes é feito normalmente através de análises ao sangue, que avaliam vários parâmetros que podem confirmar a suspeita de diagnóstico.
TPN: Que tratamento é prescrito às pessoas com diabetes? Quer seja do tipo I ou do tipo II
RL: O tratamento deve ser sempre individualizado e centrado no doente, e não há dois doentes iguais, pelo que não há dois tratamentos iguais.
Na Diabetes tipo 1, a utilização de insulina é comum quase desde o momento em que é diagnosticada, podendo ser administrada através de várias injecções, embora recentemente tenha havido um grande desenvolvimento e maior acessibilidade às bombas de insulina.
Na Diabetes Tipo 2, para além das alterações do estilo de vida, temos os antidiabéticos orais e/ou antidiabéticos injectáveis e/ou insulina.
Em ambas as formas de diabetes, o controlo glicémico regular, a educação contínua do doente e a monitorização regular em consultas multidisciplinares são pilares essenciais para se conseguir um bom controlo metabólico e reduzir a probabilidade de complicações associadas à doença.
TPN: O que é feito durante a consulta de diabetes no HPA?
RL: A consulta de diabetes consiste numa avaliação preliminar pela equipa de enfermagem onde são avaliados e analisados os níveis de glicemia, pressão arterial, peso, índice de massa corporal, perímetro abdominal e avaliação do pé diabético. Nesta avaliação é também reforçado o ensino de um vasto leque de temas relacionados com a diabetes e reforçado o controlo das complicações da doença.
 Créditos: iStock;
Créditos: iStock;
Segue-se a Consulta Médica que, reunindo toda esta informação, reavalia o doente e traça um plano de futuro para o mesmo. A Consulta é ainda apoiada por uma equipa multidisciplinar de referenciação de doentes, essencial para o sucesso terapêutico do doente: nutricionistas, podologistas, psicólogos, técnicos de exercício físico, oftalmologistas, neurologistas, nefrologistas, gastroenterologistas, cirurgiões gerais e cirurgiões vasculares, permitindo um acompanhamento holístico e individualizado. O objetivo é proporcionar aos nossos doentes um plano de tratamento adaptado à sua realidade e necessidades.
TPN: Que tipo de acompanhamento é dado aos doentes com diabetes?
RL: O acompanhamento é individualizado, doente a doente. Existe uma grande proximidade entre o doente e a sua equipa de acompanhamento, quer em termos de acesso à Consulta da Diabetes, quer em termos de acesso ao Hospital de Dia da Diabetes.
De uma forma geral, as consultas têm uma periodicidade de 3 a 6 meses e incluem, para além do referido anteriormente, uma monitorização regular através de análises de sangue e urina, bem como outros exames complementares de diagnóstico e consultas de outras especialidades, de forma a otimizar a evolução diagnóstica e terapêutica de cada doente.
Este acompanhamento regular é essencial para identificar precocemente eventuais alterações, reforçar a educação do doente com diabetes e adaptar o tratamento em curso, se necessário. Tudo isto leva a um melhor controlo metabólico e à proteção dos vários órgãos do doente com diabetes, permitindo-lhe viver mais tempo e com melhor qualidade de vida.
TPN: Nas pessoas que já foram diagnosticadas, que complicações é que a doença pode causar?
RL: A diabetes, através dos níveis tóxicos de açúcar (glicémia) no sangue, pode causar danos em todos os órgãos do corpo, provocando as conhecidas complicações. As mais referidas são a Retinopatia Diabética (alterações na visão que podem resultar em cegueira), a Nefropatia Diabética (alterações na função dos rins que podem resultar em hemodiálise), a Neuropatia Diabética (alterações na função dos nervos periféricos que causam perda de sensibilidade, mais comum nos membros inferiores), Doença Cardiovascular (aumento do risco cardiovascular com aumento da incidência de doenças cardíacas - Enfarte Agudo do Miocárdio - e doenças cerebrais - Acidente Vascular Cerebral) e Alterações da Cicatrização (prolongamento do tempo de tratamento das feridas com maior predisposição para infecções e mesmo amputações em alguns casos).
TPN: Como é que estas doenças podem ser prevenidas?
RL: A prevenção das complicações faz-se essencialmente de duas formas: um controlo metabólico rigoroso com a aplicação de fármacos que protegem os vários órgãos-alvo, que tem surgido nos últimos anos, e um acompanhamento regular e periódico com enfoque na vigilância das complicações e no ensino de como as evitar e detetar.
A prevenção é essencial para que os doentes com diabetes tenham uma melhor qualidade de vida. Como já foi referido, trata-se de promover estilos de vida saudáveis (alimentação, exercício físico, cumprimento da medicação, evitar o tabaco e o álcool). No HPA, damos especial atenção à educação terapêutica, ajudando o doente a compreender a sua doença e a gerir melhor o seu quotidiano.
Para mais informações, contacte o Grupo HPA Saúde através do número (+351) 282 420 400.