Nell'ambito dei festeggiamenti per il 10° anniversario dell'apertura del Consultorio di Diabetologia dell'HPA Alvor, Ricardo Louro rivela che è stato "un decennio di duro lavoro e di crescita", segnato dal desiderio di continuare a innovare e a impegnarsi per il benessere dei suoi pazienti.
The Portugal News (TPN): Che cos'è il diabete?
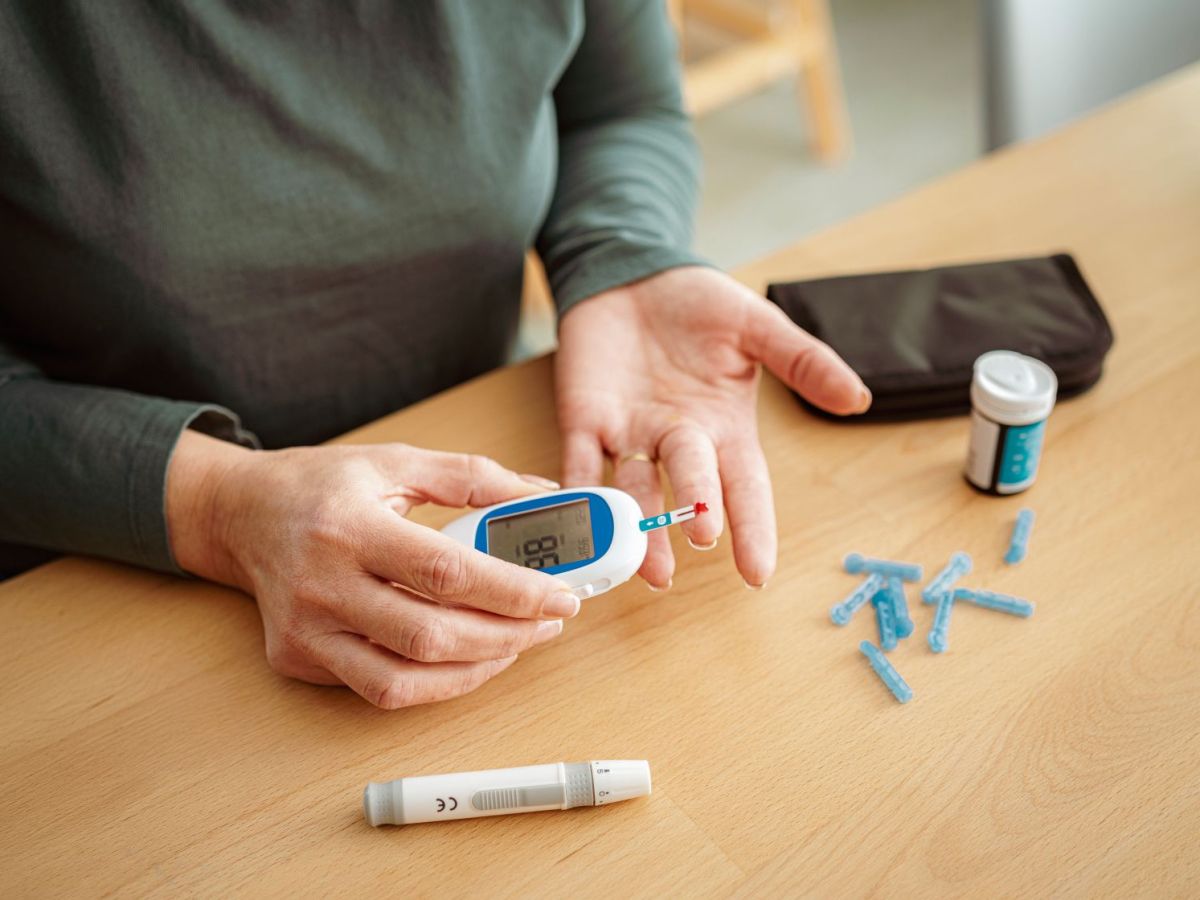
Ricardo Louro (RL): Il diabete è attualmente una grande epidemia non infettiva, con numeri destinati ad aumentare nei prossimi decenni. È una malattia metabolica cronica caratterizzata da livelli di zucchero (glucosio) nel sangue anormalmente elevati. Si tratta di una malattia multifattoriale per quanto riguarda l'eziologia e il trattamento, ma è caratterizzata da una produzione insufficiente di insulina da parte del pancreas e/o dall'incapacità del nostro organismo di utilizzarla in modo efficace. L'insulina è un ormone essenziale per l'utilizzo del glucosio come fonte di energia e senza di essa il glucosio non passa nelle cellule, aumentando i suoi livelli nel sangue. Questo aumento è responsabile dei segni e dei sintomi associati al diabete e delle sue numerose complicanze.
TPN: Quali sono le differenze tra il diabete di tipo 1 e quello di tipo 2?
RL: Credo che la classificazione del diabete sia destinata a cambiare nei prossimi anni e lo sviluppo della scienza genetica potrebbe avere un grande impatto su questo aspetto.
Il diabete di tipo 1 è considerato una malattia autoimmune in cui il sistema immunitario distrugge le cellule del pancreas responsabili della produzione di insulina. Si manifesta per lo più nell'infanzia o in giovane età e il suo trattamento prevede l'assunzione di insulina fin dal momento della diagnosi.
Il diabete di tipo 2 è più comune negli adulti (nonostante il numero crescente di casi in età più giovane) ed è generalmente associato a fattori di rischio come il sovrappeso o l'obesità, uno stile di vita sedentario e l'ereditarietà genetica. Nella maggior parte dei casi, in questi pazienti l'insulina viene ancora prodotta, ma agisce in modo inefficiente per le esigenze dell'organismo. Il trattamento deve essere effettuato promuovendo stili di vita sani, antidiabetici orali e/o iniettabili e/o insulina.
TPN: Esiste un modo per prevenire uno dei due tipi di diabete? Se sì, come?
RL: Il diabete di tipo 1, come descritto nella domanda precedente, pur avendo alla base fattori genetici e autoimmuni, non può essere prevenuto, ma la sua insorgenza può essere ritardata, in particolare con le nuove terapie emerse di recente.
Il diabete di tipo 2 può spesso essere prevenuto o la sua insorgenza può essere ritardata attraverso aspetti comportamentali: promozione di stili di vita sani, mantenimento di un peso adeguato, esercizio fisico regolare, alimentazione equilibrata e controllo di altri fattori spesso associati, come l'ipertensione (aumento della pressione arteriosa) e la dislipidemia (aumento di colesterolo, LDL e trigliceridi). La prevenzione è quindi uno dei pilastri dell'intervento condotto con i pazienti.
TPN: Come viene diagnosticato il diabete?
RL: Il diabete viene solitamente diagnosticato tramite esami del sangue, che valutano diversi parametri in grado di confermare il sospetto diagnostico.
TPN: Quale trattamento viene prescritto alle persone affette da diabete? Se di tipo I o di tipo II
RL: Il trattamento deve sempre essere individualizzato e incentrato sul paziente; non esistono due pazienti uguali, quindi non esistono due trattamenti uguali.
Nel diabete di tipo 1, l'uso dell'insulina è comune quasi fin dal momento della diagnosi, e può essere somministrato attraverso diverse iniezioni, anche se recentemente c'è stato un grande sviluppo e una maggiore accessibilità ai microinfusori di insulina.
Nel diabete di tipo 2, oltre ai cambiamenti dello stile di vita, sono disponibili antidiabetici orali e/o antidiabetici iniettabili e/o insulina.
In entrambe le forme di diabete, il controllo regolare della glicemia, l'educazione continua del paziente e il monitoraggio regolare nell'ambito di consultazioni multidisciplinari sono pilastri essenziali per ottenere un buon controllo metabolico e ridurre la probabilità di complicanze associate alla malattia.
TPN: Cosa si fa durante la visita diabetologica presso l'HPA?
RL: La visita diabetologica consiste in una valutazione preliminare da parte del team infermieristico in cui vengono valutati e analizzati i livelli di glucosio nel sangue, la pressione arteriosa, il peso, l'indice di massa corporea, la circonferenza addominale e la valutazione del piede diabetico. Questa valutazione rafforza anche l'insegnamento su un'ampia gamma di argomenti relativi al diabete e rafforza il monitoraggio delle complicanze della malattia.
 Crediti: iStock;
Crediti: iStock;
Segue il consulto medico che, tenendo conto di tutte queste informazioni, rivaluta il paziente ed elabora un piano futuro per lui. Il consulto è inoltre supportato da un'équipe multidisciplinare di riferimento per il paziente, essenziale per il suo successo terapeutico: nutrizionisti, podologi, psicologi, tecnici dell'esercizio fisico, oculisti, neurologi, nefrologi, gastroenterologi, chirurghi generali e vascolari, che consentono un monitoraggio olistico e personalizzato. L'obiettivo è fornire ai nostri pazienti un piano di trattamento personalizzato in base alla loro realtà e alle loro esigenze.
TPN: Che tipo di follow-up viene dato ai pazienti con diabete?
RL: Il follow-up è personalizzato paziente per paziente. C'è una grande vicinanza tra il paziente e il suo team di follow-up, sia in termini di accesso al consultorio diabetologico che di accesso al Day Hospital diabetologico.
In generale, le consultazioni si tengono ogni 3-6 mesi e comprendono, oltre a quanto sopra, un monitoraggio regolare attraverso esami del sangue e delle urine, nonché altri esami diagnostici complementari e consultazioni con altre specialità, al fine di ottimizzare i progressi diagnostici e terapeutici di ciascun paziente.
Questo monitoraggio regolare è essenziale per identificare tempestivamente eventuali cambiamenti, rafforzare l'educazione del paziente diabetico e adattare il trattamento in corso, se necessario. Tutto questo porta a un migliore controllo metabolico e alla protezione dei vari organi del paziente diabetico, consentendogli di vivere più a lungo e con una migliore qualità di vita.
TPN: Nelle persone a cui è stato diagnosticato il diabete, quali complicazioni può causare la malattia?
RL: Il diabete, attraverso i livelli tossici di zucchero (glicemia) nel sangue, può causare danni a tutti gli organi del corpo, provocando le ben note complicazioni. Le più comuni sono la Retinopatia diabetica (alterazioni della vista che possono portare alla cecità), la Nefropatia diabetica (alterazioni della funzione dei reni che possono portare all'emodialisi), la Neuropatia diabetica (alterazioni della funzione dei nervi periferici che causano la perdita della sensibilità, più comune negli arti inferiori), malattie cardiovascolari (aumento del rischio cardiovascolare con maggiore incidenza di malattie cardiache - infarto miocardico acuto - e cerebrali - ictus) e alterazioni della guarigione (prolungamento dei tempi di trattamento delle ferite con maggiore predisposizione alle infezioni e, in alcuni casi, persino alle amputazioni).
TPN: Come si possono prevenire queste malattie?
RL: Le complicanze si prevengono essenzialmente in due modi: un rigoroso controllo metabolico con l'applicazione di farmaci che proteggono i vari organi bersaglio, che è emerso negli ultimi anni, e un monitoraggio regolare e periodico con particolare attenzione alla sorveglianza delle complicanze e all'insegnamento di come evitarle e individuarle.
La prevenzione è essenziale per garantire ai pazienti diabetici una migliore qualità di vita. Come già accennato, si tratta di promuovere stili di vita sani (dieta, esercizio fisico, rispetto dei farmaci, evitare tabacco e alcol). In HPA prestiamo particolare attenzione all'educazione terapeutica, aiutando i pazienti a comprendere la loro malattia e a gestire meglio la loro vita quotidiana.
Per ulteriori informazioni, contattare il Grupo HPA Saude al numero (+351) 282 420 400.